Средний отит (воспаление среднего уха)
Что это такое
Ухо входит в состав системы органов чувств и имеет как слуховой анализатор, так и вестибулярный.
Согласно анатомии, ухо разделено на следующие отделы:
- наружное ухо, включающее в себя ушную раковину и наружный слуховой проход;
- среднее ухо (барабанная полость со слуховыми косточками, сосцевидный отросток и слуховая/евстахиева труба);
- внутреннее ухо: полукружные каналы и Кортиев орган, где расположены вестибулярный и слуховой анализаторы соответственно.
Средний отит – это воспаление среднего уха. Главным фактором в развитии заболеваний среднего уха является дисфункция слуховой трубы. Она соединяет барабанную полость с носоглоткой и выполняет несколько функций, самые главные из которых, это: вентиляционная, дренажная (обеспечение эвакуации содержимого из среднего уха в носоглотку), защитная, а также выравнивание давления в барабанной полости относительно атмосферного. Отверстие (устье) слуховой трубы в носоглотке имеет маленький диаметр и покрыто слизистой оболочкой. Появление воспаления, а соответственно и отека в этой области, блокирует слуховую трубу и приводит к нарушению ее функций, вследствие чего развивается острый средний отит.
Дети часто страдают хроническим аденоидитом — это заболевание, при котором воспаляется носоглоточная миндалина. К тому же, евстахиева труба у них, по сравнению со взрослыми, имеет ряд анатомических особенностей: она короче, шире и имеет более прямой ход. Эти факторы создают благоприятные условия для проникновения инфекции из носоглотки в барабанную полость. Именно этим и объясняется тот факт, что острый средний отит — это самая частая причина обращения к врачу в детском возрасте и самая частая причина назначения антибиотиков детям. К 3-м годам около 70% малышей переносят острый средний отит. У взрослых это заболевание возникает реже, но также требует полноценного лечения.
Средний отит может быть вирусным или бактериальным по происхождению. Среди вирусных возбудителей наибольшее значение имеют респираторно-синцитиальный вирус (РС-вирус), вирусы гриппа и парагриппа, рино- и аденовирусы. Однако в 75% всех случаев среднего отита в среднем ухе присутствует бактериальная инфекция. Основные возбудители среди бактерий – пневмококк, гемофильная палочка, моракселла, а также пиогенный стрептококк и золотистый стафилококк. На них приходится 95% бактериальных средних отитов.
Как проявляется средний отит
Согласно классификации В.Т. Пальчуна, выделяется несколько стадий острого среднего отита, каждая из которых характеризуется различной клинической картиной и требует определенного вида лечения.
Стадия острого евстахеита возникает по причине нарушения функции слуховой трубы, в связи с чем барабанная полость адекватно не вентилируется и в ней создается отрицательное давление. Жалобы пациента заключаются в ощущении заложенности уха, «щелчков» в ухе при глотании. Во время осмотра доктор, как правило, устанавливает, что барабанная перепонка втянута.
Следующая стадия — это стадия катарального воспаления. Отрицательное давление в барабанной полости приводит к пропотеванию жидкости из сосудов в полость среднего уха и накоплению в ней экссудата, вязкость которого увеличивается при отсутствии дренирования. В связи с этим у пациентов снижется слух. Также их беспокоит боль в ухе. Дети становятся капризными, теребят уши, как правило, у них повышается температура тела, отмечается снижение аппетита и беспокойный сон. Во время осмотра барабанной перепонки доктор видит ее покраснение, утолщение, опознавательные пункты становятся хуже обозримы.
Далее, согласно классификации, следует доперфоративная стадия гнойного воспаления. Накопившийся в среднем ухе экссудат инфицируется, как правило, либо микроорганизмами из носоглотки, либо собственной условно-патогенной микрофлорой барабанной полости, которая активизируется в создавшихся благоприятных для нее условиях. Итогом является превращение экссудата в гной. При этом болевые ощущения у пациента усиливаются. Кроме того, ухудшается общее самочувствие, лихорадка зачастую достигает фебрильных цифр (выше 38 °С), слух снижен. При осмотре доктор видит следующую картину: барабанная перепонка гиперемированная, выбухает, опознавательные пункты обозримы плохо или не определяются вовсе.
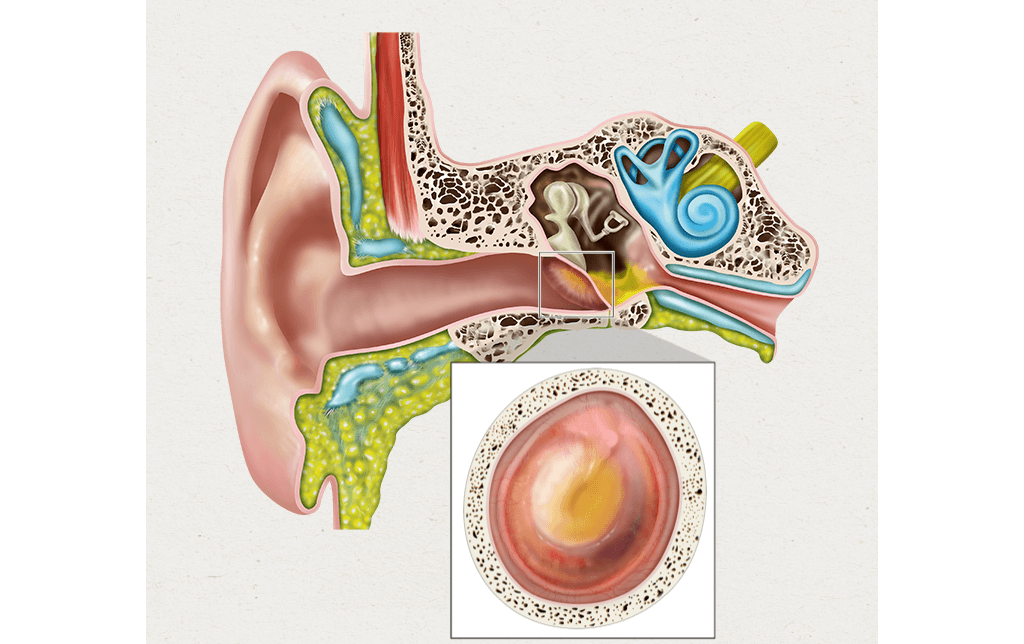
Гнойный секрет может расплавить барабанную перепонку, тогда в ней образовывается перфорация (дырочка), через которую происходит эвакуация содержимого наружу. Это постперфоративная стадия гнойного воспаления. Как правило в этот момент пациент отмечает улучшение общего состояния, уменьшение болей в ухе вплоть до полного их исчезновения, наличие выделений из уха. При отоскопии (осмотре уха) визуализируются перфорация в барабанной перепонки, из которой поступает отделяемое (это явление называется оторея). Крайне важно на этой стадии использовать только те ушные капли, которые не оказывают ототоксичный эффект.
Заключительная стадия воспалительного процесса называется репаративной. Гноеистечение из уха прекращается, происходит закрытие перфорации барабанной перепонки, слух восстанавливается, боли в ухе не беспокоят. При отоскопии врач отмечает восстановление цвета и толщины барабанной перепонки.
К счастью, на фоне адекватного лечения, далеко не во всех случаях острых средних отитов развиваются гнойные стадии воспаления. Однако на фоне нерациональной терапии, могут возникнуть неблагоприятные исходы (например, переход процесса из острого в хронический) или даже осложнения, такие как мастоидит, лабиринтит, менингит, абсцесс головного мозга, тромбоз синусов твердой мозговой оболочки, сепсис. О том, как следует лечить острый средний отит, чтобы получить хороший результат, поговорим далее.
Также хочу обратить внимание на тот факт, что не всегда боль в ухе является признаком воспаления в этом органе. Такие жалобы могут возникнуть в при патологии височно-нижнечелюстного сустава, при заболевании моляров («дальних» зубов), при ангине.
Как ставят диагноз
Диагностика любого заболевания начинается со сбора жалоб и анамнеза заболевания. Доктору крайне важно знать, как давно вы болеете, как развивалось заболевание, какие способы лечения вы использовали и был ли от них эффект, выполнялись ли какие-либо исследования, были ли вы осмотрены врачами ранее и прочее. Базовым методом диагностики среднего отита является отоскопия. Это осмотр барабанной перепонки через наружный слуховой проход с помощью специального прибора. Исследование проводит ЛОР-врач, хотя в наше время отоскопией владеют большинство терапевтов и педиатров.
Лабораторные исследования при среднем отите необязательны. Но многие эксперты рекомендуют выполнять анализы крови у всех детей до 4 месяцев жизни при наличии лихорадки и острого среднего отита, так как это могут быть единственные признаки тяжелой инфекции и сепсиса.
При тяжелом или рецидивирующем течение острого гнойного среднего отита рекомендовано микробиологическое исследование содержимого барабанной полости.
Острый средний отит, как правило, возникает на фоне патологии носа, поэтому при необходимости врач может назначить рентгенографию околоносовых пазух для подтверждения/исключения острого синусита, который может являться причиной заболевания уха.
Компьютерная томография (КТ) пирамид височных костей и магнитно-резонансная томография (МРТ) головного мозга выполняются, если врач подозревает осложнения отита.
Тимпанометрия помогает доктору в оценке подвижности барабанной перепонки, в выявлении дисфункции слуховой трубы, в подтверждении наличия экссудата в барабанной полости и пр.
Тональная пороговая аудиометрия – это метод исследования, позволяющий провести дифференциальную диагностику различных форм тугоухости, измерить остроту слуха, что имеет большое значение в уточнении диагноза и подбора терапии.
Лечение среднего отита
Лечение лекарственными средствами
В связи с тем, что зачастую причиной возникновения острого среднего отита является патология носа (в данном контексте я также подразумеваю патологию околоносовых пазух и носоглотки), лечение следует начинать с разгрузочной интраназальной терапии. Что входит в это понятие? Во-первых, это использование деконгестантов: при закапывании сосудосуживающих капель (фенилэфрин, например, Назол; оксиметазолин, например Називин; ксилометазолин, например Галазолин и т.п.) в правую половину носа необходимо наклонить голову назад и вправо, в левую – назад и влево. Для лечения среднего отита рекомендовано применять средства данной группы именно в виде капель и не более 5 дней. Во-вторых, необходимо выполнять туалет носа солевым раствором. В-третьих, следует использовать местные глюкокортикостероиды (мометазона фуроат, например, Назонекс; флутиказона фуроат, например Авамис и т.п.) для купирования воспаления в полости носа, носоглотке и околоносовых пазухах. При наличии гнойного воспалительного процесса в полости носа рекомендуется также применять местные антибактериальные средства (например, Изофра).
Для улучшения дренажной функции слуховой трубы, которая обеспечивает эвакуацию содержимого из барабанной полости в носоглотку, помимо разгрузочной интраназальной терапии, показано применение муколитиков. Среди средств данной группы препаратами выбора для лечения среднего отита являются ацетилцистеин (например, АЦЦ, Флуимуцил) и карбоцистеин (например, Флуифорт, Флюдитек, Бронхобос). Обильно питье также способствует разжижению экссудата среднего уха.
С целью уменьшения боли в ухе на доперфоративных стадиях острого среднего отита рекомендовано закапывать лидокаин-содержащие препараты (например, Отипакс). Кроме того, если гнойное воспаление в ухе отсутствует, возможно применение спиртосодержащих компрессов для решения этой же задачи. Однако при перфоративных средних отитах разрешено использовать только капли, не обладающие ототоксическим эффектом, например, Отофа, Нормакс, Ципромед.
Для купирования болевого синдрома, возникающего при воспалении среднего уха, национальная медицинская ассоциация оториноларингологов настоятельно рекомендует также применение НПВС (например, парацетамол, ибупрофен, ацетилсалициловая кислота). Кроме уменьшения болевых ощущений, препараты этой группы к тому же обладают противовоспалительным эффектом.
Однако, в некоторых случаях этого недостаточно, и приходится использовать системную антибактериальную терапию.
Согласно национальным клиническим рекомендациям (https://cr.minzdrav.gov.ru/#!/schema/207), назначение антибиотиков обязательно:
- детям младше 2 лет при любом среднем отите;
- пациентам с иммунодефицитом при любом среднем отите;
- всем пациентам при гнойных формах острого среднего отита.
Препаратом выбора является амоксициллин (при отсутствии у пациента аллергии на него). Это пенициллиновый антибиотик, к которому до сих пор чувствительно большинство штаммов пневмококка, гемофильной палочки и моракселлы. К несчастью, все больше распространяются штаммы, устойчивые к амоксициллину. Поэтому при отсутствии эффекта от амоксициллина в течение 3 дней его заменяют цефалоспорины III поколения (цефиксим, цефтибутен). Также им следует отдать предпочтение, если:
- пациент уже получал пенициллины в предыдущие 30 дней;
- отит имеет затянувшееся (более 3 месяцев) или рецидивирующее течение;
- у пациента есть аллергия на пенициллины.
При аллергии и на пенициллины, и на цефалоспорины назначают антибиотик из группы макролидов – джозамицин, кларитромицин или азитромицин. Но из-за бесконтрольного применения в последние годы резко возросла устойчивость бактерий к этим препаратам.
Важно соблюдать длительность приема антибиотиков. Стандартный курс длится 7-10 дней, но для детей младше 2 лет, при оторее (течении из уха) и сопутствующих заболеваниях необходим более длительный курс. Недостаточная продолжительность приема антибиотиков – важная причина роста устойчивости бактерий.
Хирургия
При среднем отите в некоторых случаях приходится прибегать к парацентезу – это линейный разрез барабанной перепонки. Он заживает гораздо лучше, нежели самопроизвольный разрыв, поэтому в случае необходимости лучше выполнить данную манипуляцию, иначе можно получить даже внутричерепные осложнения. Парацентез проводят, если имеются отоскопические признаки скопления жидкости в барабанной полости и какое-либо из следующих состояний:
- Сильная боль в ухе/ушах (у детей – плач или крик в течение нескольких часов)
- Высокая температура и сильные проявления интоксикации у детей младше 1 года
- Иммунодефициты, в том числе СПИД, острый лейкоз и т.д.
- Необходимость авиаперелета ребенка с острым средним отитом
- Ухудшение состояния пациента несмотря на применение системной антибактериальной терапии
После парацентеза немедленно улучшается состояние. Прекращается боль, нормализуется температура и уменьшаются симптомы интоксикации. Кроме того, парацентез препятствует сгущению экссудата и развитию спаек в среднем ухе. После проведения данной манипуляции отверстие в барабанной перепонке самостоятельно закрывается через 24-48 часов.
Профилактика среднего отита
Существует высокоэффективный метод профилактики отитов, вызванных пневмококком и гемофильной палочкой – вакцинация. Обязательную вакцинацию от пневмококка в России ввели в 2014 году. Она проводится всем детям в три этапа: в возрасте 2, 4,5 и 15 месяцев.
Вакцинация от гемофильной палочки официально не является обязательной. Актуальный на 2019 год Национальный календарь профилактических прививок рекомендует вакцинировать от этого возбудителя только «группы риска»: детей с иммунодефицитами, некоторыми аномалиями развития, онкологическими заболеваниями, ВИЧ-инфицированным и родившимся от ВИЧ-инфицированных матерей, недоношенным и маловесным, находящимся в домах ребенка.
Галотерапия при среднем отите
Как работает
В лечении среднего отита самое важное – как можно скорее восстановить функцию (проходимость) слуховой трубы. Она имеет узкий диаметр и покрыта слизистой, которая при воспалении отекает и перекрывает просвет. С отеком и воспалением помогает справиться галотерапия.
Во время галотерапии частицы соли размерами 1-5 мкм оседают на всех слизистых верхних дыхательных путей. Соль гигроскопична, то есть притягивает воду. Вода покидает отечную слизистую и переходит в слизь, делая ее более жидкой. Отек уменьшается, что в случае слуховой трубы обеспечивает отток из полости среднего уха.
Жидкая и текучая слизь легко удаляется с поверхности слизистой. Это означает, что отсмаркивание или аспирация носовой слизи становятся проще и эффективнее. Местное лечение – сосудосуживающие, обезболивающие, противовоспалительные капли и спреи – воздействуя на чистые слизистые, оказывают больший эффект при меньшей дозе.
Галотерапия оказывает местное противовоспалительное действие, улучшает иммунные свойства слизистых. В этих условиях увеличивается их устойчивость к прикреплению бактерий.
Галотерапию можно получить в формате коллективных ингаляций, посещая галокамеры/соляные пещеры, либо в формате индивидуальных ингаляций, применяя приборы Галонеб и СолаВита.

Чем доказано
Нам неизвестны клинические исследования галотерапии на пациентах с острым средним отитом. Однако доказана эффективность солевых ингаляций для лечения детей и взрослых с другими инфекционными заболеваниями верхних дыхательных путей, например, ОРВИ, частым осложнением которого является острый средний отит.
В 2009 году профессор Червинская А.В. опубликовала в известном зарубежном журнале результаты исследования, которые показали, что после курса галотерапии заболеваемость ОРВИ снижается в 3,8 раз. В исследовании участвовали 160 человек. 80 обследуемых составляли контрольную группу и 80 пациентов получали галотерапию: курс лечения состоял из 2 процедур, проводимых дважды в неделю в течение 3-х месяцев. Анализ заболеваемости ОРВИ в контрольной группе показал, что было зарегистрировано 55 эпизодов острой респираторной инфекции и 585 дней болезни. В группе получающих галотерапию эти цифры были значительно меньше: 14 и 104 соответственно.
(Chervinskaya A.V. Dry sodium chloride aerosol against acute respiratory viral infections/Eur Respir J 2009; 34: Suppl. 53).
В 2013 году российские врачи и ученые Хан М.А., Червинская А.В. и др. доказали, что после курса галотерапии заболеваемость ОРВИ у школьников снижается в 2 раза. В исследовании участвовали 125 детей 7-15 лет, курс лечения состоял из 6 процедур по 30 минут, проводимых 3 раза в неделю. Через 6 и 12 месяцев после курса проанализировали количество эпизодов ОРВИ у каждого ребенка. Если до лечения дети заболевали в среднем по 6-7 раз в год, то за 12 месяцев, прошедших после лечения, произошло по 3-4 случая ОРВИ.
(Хан М.А., Червинская А.В., Микитченко Н.А., Вахова Е.Л., Подгорная О.В., Куянцева Л.В.Галотерапия: современные технологии медицинской реабилитации часто болеющих детей //Доктор.ру.–2013.-No81 (3).–С. 34-37).
Гипертрофия аденоидных вегетаций является частой причиной рецидивирующих средних отитов у детей. В 2013 году группа итальянских ученых провела курс галотерапии 27 детям с гипертрофией аденоидов. Курс состоял из 10 процедур по 30 минут в течение 2 недель. После этого курса почти у половины пациентов объем аденоидов уменьшился на 25% и более. Кроме того, у участников исследования возросло насыщение крови кислородом во время сна и значительно улучшился слух.
(Gelardi M, Iannuzzi L, Miani AG, Cazzaniga S, Naldi L, De Luca C, Quaranta N. Double-blind placebo-controlled randomized clinical trial on the efficacy of Aerocal in the treatment of sub-obstructive adenotonsillar hypertrophy and related diseases // International Journal of Pediatric Otorhinolaryngology. — 2013. — 77. — –818-1824).
Солевой аэрозоль имеет антибактериальные свойства. Уже после 5 минут пребывания в камере с концентрацией солевых частиц 3-5 мг/м3 количество жизнеспособных клеток пневмококка (Str. pneumoniae) достоверно уменьшается. Оставшиеся бактерии значительно хуже прикрепляются к клеткам слизистой глотки.
(Червинская А.В., Кветная А.С., Корженевская Т.Б. Влияние сухого высокодисперсного аэрозоля хлорида натрия на физиологические свойства Streptococcus pneumonia, персистирующего на слизистой ларингофарингеального эпителия, в эксперименте // Клинико-лабораторный консилиум. – 2010. — №1 – с. 61-62).
Автор: И. Г. Арустамян, кандидат медицинских наук, врач первой квалификационной категории, оториноларинголог.



