
Синдром обструктивного апноэ сна (СОАС)
Что это
Синдром обструктивного апноэ сна (СОАС) – расстройство сна, которое проявляется в повторяющихся остановках дыхания (апноэ) и последующих пробуждениях, а также зачастую сопровождается храпом. При тяжелых формах СОАС за ночь может происходить до 500 циклов апноэ и пробуждения, что ведет к хроническому недостатку кислорода и значительно увеличивает риск развития артериальной гипертензии (повышение артериального давления), нарушений ритма сердца, инфаркта миокарда, инсульта, внезапной смерти во сне, а также приводит к снижению потенции, к дневной сонливости, которая в свою очередь может стать причиной ДТП или производственных травм.
Основной причиной СОАС у взрослых является ожирение, а также анатомические особенности челюстно-лицевой области: искривление перегородки носа, увеличение (гипертрофия) миндалин и/или аденоидов, полипоз носа, увеличение небного язычка, ретрогнатия (смещение назад нижней челюсти), микрогнатия (маленький ее размер). Курение раздражает слизистую глотки, вызывает ее отек, поэтому распространенность СОАС среди курильщиков выше. Также существует ряд системных заболеваний, которые могут привести к остановкам дыхания во сне, например, акромегалия, гипотиреоз, болезнь Иценко-Кушинга и пр.
В детском возрасте главная причина СОАС – это гипертрофия миндалин и/или аденоидов.
Как проявляется СОАС
Во сне снижается тонус всех мышц. Мускулатура глотки не является исключением и ее диаметр, когда человек спит, становится меньше. В тех случаях, когда есть дополнительные причины, сужающие верхние дыхательные пути, просвет их полностью закрывается и дыхание останавливается. Зачастую это сопровождается храпом, возникающим из-за вибрации мягких тканей глотки.
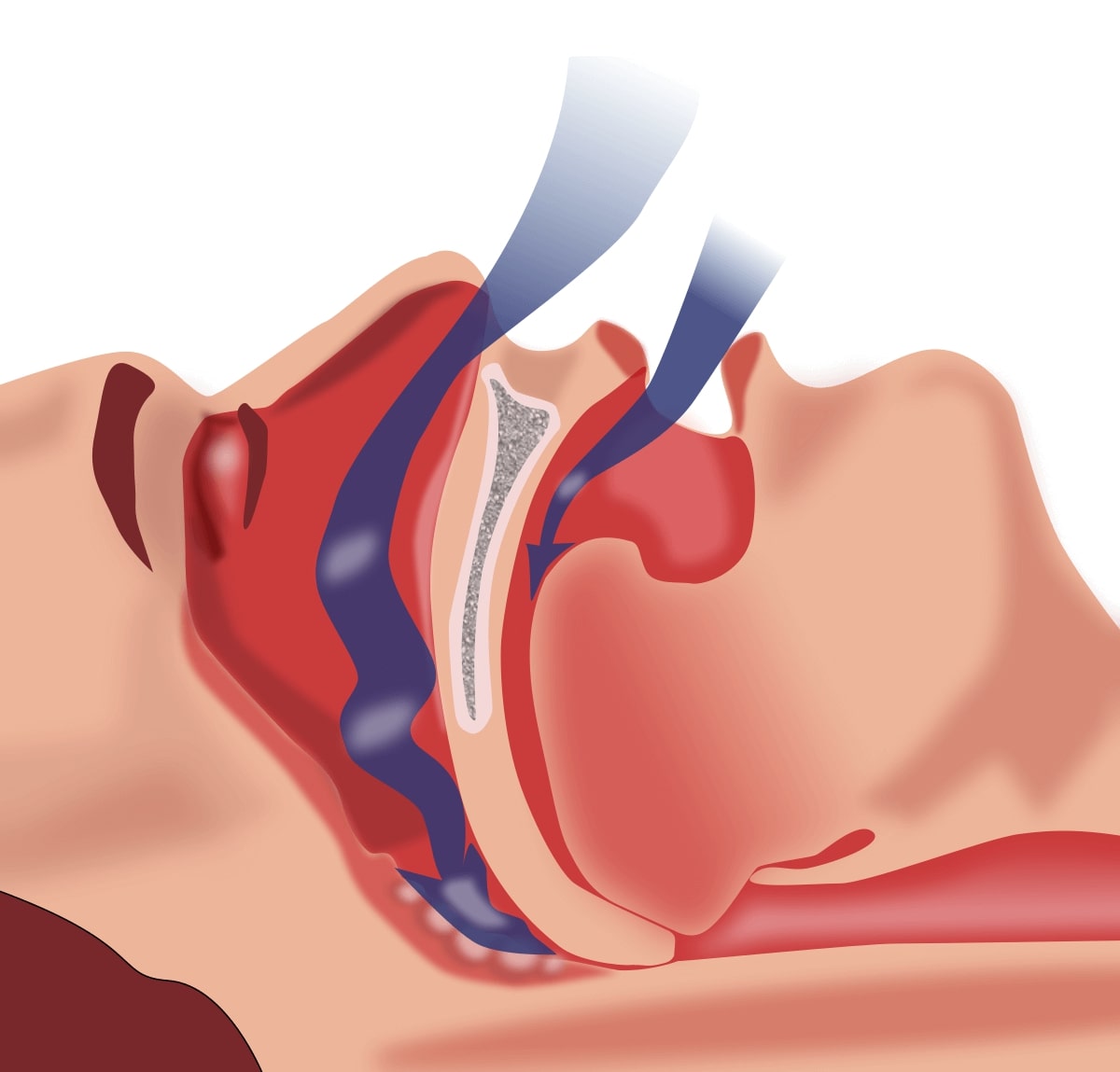
Во время апноэ резко снижается насыщение крови кислородом, а количество углекислого газа повышается. Это рефлекторно возбуждает дыхательный центр, а затем и другие области головного мозга, что приводит к полному или частичному пробуждению и существенному снижению качества сна.
Сон у пациентов с СОАС не приносит отдыха, они часто жалуются на постоянную дневную сонливость, разбитость, головные боли, особенно по утрам. Снижается работоспособность, память, нарушается эмоциональное состояние.
Таким образом, типичные проявления СОАС следующие:
- Храп
- Остановки дыхания во сне
- Частые пробуждения
- Сон, не приносящий отдыха
- Частое ночное мочеиспускание (более 2 раз за ночь)
- Ночная потливость
- Пробуждения с ощущением нехватки воздуха, удушья
- Утренние головные боли, чувство разбитости по утрам
- Дневная сонливость
- Артериальная гипертония – в большей степени ночная и утренняя
- Снижение потенции
- Депрессия, раздражительность, снижение памяти
Частое ночное мочеиспускание у мужчин часто неверно трактуют, как патологию предстательной железы. Но при простатитах и аденоме простаты мочеиспускание происходит малыми порциями с чувством неполного опорожнения мочевого пузыря, и эти симптомы не зависят от времени суток. При СОАС включается механизм усиленного мочеобразования из-за постоянных колебаний уровня кислорода. Объем мочи при этом большой, могут даже появляться такие симптомы обезвоживания, как сухость во рту и жажда.
Как ставят диагноз апноэ
Общепринятым критерием в оценке степени тяжести СОАС является индекс апноэ/гипопноэ (ИАГ). Это количество эпизодов апноэ (остановка дыхания более, чем на 10 секунд) и гипопноэ (неполное спадение дыхательных путей, приводящее к снижению потока воздуха более, чем на 50%), регистрируемых в течение 60 минут сна. В норме у взрослого может быть до 5 событий в час. К легкой степени относят состояния, когда индекс апноэ/гипопноэ менее 15, к средней – от 15 до 30. Если ИАГ более 30 событий в час – это тяжелая степень СОАС. В детском возрасте даже 1 остановка дыхания во сне в час является патологией. ИАГ от 5 до 15 у детей соответствует средней степени синдрома обструктивного апноэ сна, более 15 событий в час – свидетельствует о тяжелой степени СОАС.
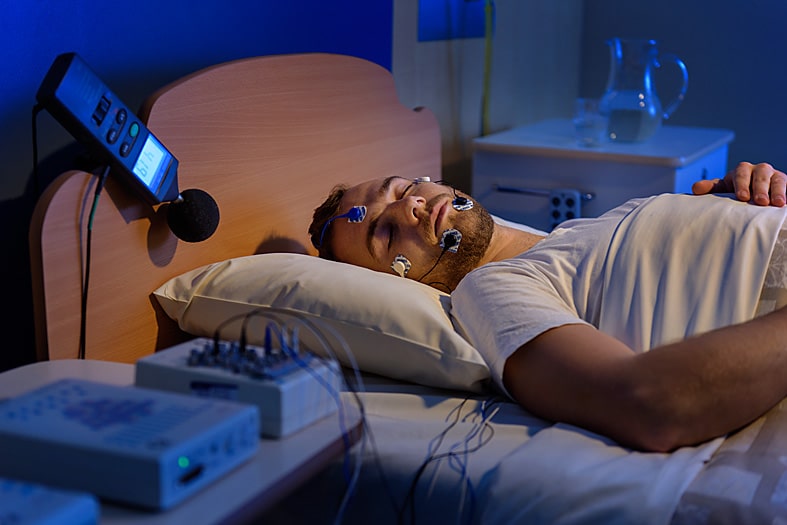
«Золотой стандарт» диагностики апноэ сна – полисомнография. Это исследование проводится в медицинских организациях, занимающихся расстройствами сна. Пациент подключается к оборудованию, которое регистрирует энцефалограмму, кардиограмму, дыхательные движения, насыщение крови кислородом, движения глазных яблок, положение тела и ряд других показателей. Полисомнография выявляет частоту остановок дыхания, сопоставляет их с фазами сна, оценивает продолжительность глубокого и поверхностного сна. Однако исследование является дорогостоящим, и из-за большого количества датчиков не очень удобным для пациента.
Существуют другие инструментальные методы диагностики: кардиореспираторный мониторинг (регистрирует только дыхательные движения, насыщение крови кислородом, пульс и ЭКГ), респираторный мониторинг (дыхание, храп, насыщение крови кислородом), компьютерная пульсоксиметрия (пульс, насыщение крови кислородом).
К тому же в качестве диагностики, как правило, требуется осмотр отоларинголога и по необходимости врачей других специальностей, например, стоматолога, эндокринолога и пр. Более того, зачастую необходимо выполнить компьютерную томографию зубочелюстной системы, осмотр верхних дыхательных путей при помощи эндоскопа (оптического прибора). Эндоскопический осмотр может проводиться в состоянии бодрствования, когда пациент имитирует храп, а также выполняет специальную пробу (Мюллера), помогающую врачу определиться с уровнем и степенью сужения глотки. Однако часть специалистов придерживаются мнения, что целесообразно проводить эндоскопический осмотр во время сна пациента для максимального приближения ситуации к реальной. В таком случае эта манипуляция совершается в условиях наркоза и называется DISE (drug-induced sleep endoscopy).
Шкала сонливости Эпворт, Берлинский опросник также помогают доктору в диагностике нарушений сна.
Как лечат апноэ сна
Существуют как консервативные, так и хирургические методы лечения обструктивного апноэ сна и храпа.
Основу лечения СОАС составляет борьба с главными причинами его развития – ожирением, патологией челюстно-лицевой области, заболеваниями других систем и органов, которые приводят к расстройствам дыхания во сне.
Однако еще до назначения какой-либо терапии пациента необходимо ознакомить с понятием «гигиена сна», чтобы он придерживался ряда простых правил, хорошо зарекомендовавших себя в коррекции нарушений сна. Основные из них я перечислю:
- необходимо засыпать и просыпаться в одно и то же время;
- использовать кровать исключительно для сна и интимной жизни, а не для просмотра развлекательных передач или приема пищи;
- крайне важны условия в спальне: проветренное темное и тихое помещение с удобными матрацем и подушками;
- перед сном нежелательны физические или эмоциональные нагрузки, прием пищи также лучше ограничить за 3 часа.
При легком течении СОАС часто бывает достаточно отказаться от сна на спине (позиционное лечение), так как в этом положении язык смещается назад и закрывает просвет глотки, особенно при ретро- и микрогнатии. С этой же целью эффективно возвышенное положение головы во время сна. Кроме профилактики западения языка приподнятый головной конец кровати способствует оттоку крови от головы и слизистых носа и глотки – уменьшается их отек, за счет чего просвет дыхательных путей увеличивается. Более того, в таком положении снижается вероятность заброса кислого содержимого желудка в верхние дыхательные пути с последующим химическим ожогом слизистой глотки, возникновением воспаления и, как следствие, отека в этой области.
Пациентам с храпом и СОАС также необходимо придерживаться диеты в случае избыточного веса. По данным исследований, снижение массы тела на 10% улучшает параметры дыхания на 50% и снижает степень тяжести СОАС. Верно и обратное: набор веса приводит к усугублению СОАС.
Пациентам, имеющим проблемы с зубочелюстной системой стоматологи предлагают ношение специальных кап/аппликаторов во время сна, способствующих выдвижению челюсти кпереди и тем самым увеличению просвета дыхательных путей в области глотки.
Для повышения тонуса глоточной мускулатуры и профилактики обструкции просвета верхних дыхательных путей, а, следовательно, и остановок дыхания во сне, рекомендовано выполнять гимнастику для мышц глотки и языка ежедневно в течение 15-20 минут перед сном. При постоянном выполнении этих не сложных упражнений эффект достигается уже через 1 месяц.
Курение представляет собой постоянное химическое раздражение слизистой глотки, из-за чего она отекает и сужает дыхательные пути. Поэтому отказ от этой вредной привычки уменьшает тяжесть СОАС. Однако, как правило, когда пациент бросает курить, он набирает лишний вес, поэтому для пациентов с ожирением рекомендуется отдать предпочтение в начале диетотерапии и далее постепенно уменьшать потребление табака.
Алкоголь действует как миорелаксант, т.е. он расслабляет мышцы глотки, что дополнительно сужает дыхательные пути. Доза алкоголя, эквивалентная 100 мл чистого этанола (около 250 мл водки) ухудшает СОАС на 50-70%. Так же работают многие снотворные препараты. Поэтому рекомендуется максимально ограничить употребление алкоголя и отказаться от приема снотворных.
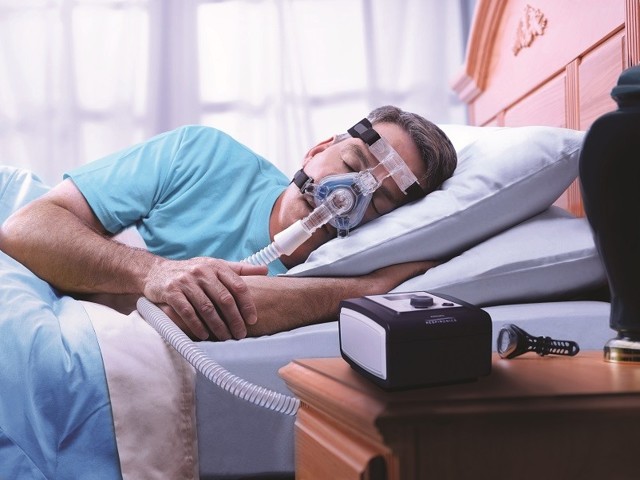
«Золотым стандартом» лечения среднетяжелого и тяжелого СОАС во всем мире является CPAP- или ВiРАР-терапия (от англ. Constant Positive Airway Pressure / Biphasic Positive Airway Pressure). Аппарат для СРАР/ВiРАР-терапии подает постоянный поток воздуха под небольшим давлением, который через лицевую маску поступает в дыхательные пути пациента во время сна. Постоянное положительное давление в верхних дыхательных путях помогает им не смыкаться во время сна, таким образом храп и апноэ не возникают. СРАР/ВiРАР-терапия помогает с первого применения: насыщение крови кислородом остается нормальным в течение всего периода сна. Состояние пациентов существенно улучшается: исчезает дневная сонливость, восстанавливаются когнитивные функции, отмечается постепенное снижение веса. Показано, что CPAP снижает артериальное давление, особенно при тяжелом СОАС (Becker HF, Jerrentrup A, Ploch T, Grote L, Penzel T, Sullivan CE, et al. Effect of nasal continuous positive airway pressure treatment on blood pressure in patients with obstructive sleep apnea. Circulation. 2003 Jan 7. 107(1):68-73.). Однако не все пациенты готовы постоянно спать с маской, к тому же аппарат относится к дорогостоящей технике.
Лекарства
Для лечения храпа и легких форм СОАС можно использовать препараты, содержащие ментол, эвкалипт, масло перечной мяты. Они применяются перед сном и оказывают смягчающее, противовоспалительное и антисептическое действие, уменьшая раздражение глотки и отек слизистой.
В случаях, когда храп связан с заложенностью носа, имеет смысл использовать интраназальные кортикостероиды, которые улучшают носовое дыхание (например, мометазона фуроат – Назонекс).
Хирургия
Помимо консервативных методов лечения храпа и СОАС, безусловно существуют и хирургические. Они очень разнообразны и зависят от причины, вызывающей ронхопатию (храп) и обструкцию верхних дыхательных путей.
При патологии полости носа и околоносовых пазух рекомендовано выполнять коррекцию этих структур (например, септум-операция – исправление искривленной перегородки, удаление полипов полости носа и околоносовых пазух и прочее).
Также существует ряд операций на структурах глотки:
- аденотомия – удаление аденоидных вегетаций из носоглотки, вызывающих храп и остановки дыхания во сне, как правило, в детском возрасте;
- тонзиллэктомия – удаление небных миндалин, приводящее к расширению просвета глотки;
- различные варианты увулопалатофарингопластики, установка имплантов в мягкое нёбо – выполняются с целью уплотнения мягких структур глотки и уменьшения храпа, а также предотвращения остановок дыхания во сне;
- хирургия корня языка, направленная на увеличение глоточного пространства и профилактики спадения дыхательных путей;
- электростимуляция подъязычного нерва: смысл этой процедуры заключается в том, что мышцы глотки пациента поддерживаются в тонусе за счет стимуляции двенадцатой пары черепных нервов специальным прибором, имплантируемым больному в подключичную область.
Челюстно-лицевыми хирургами выполняются операции на нижней и верхней челюсти, подъязычной кости, для увеличения просвета верхних дыхательных путей.
К оперативному лечению храпа и обструктивного апноэ сна можно также косвенно отнести бариатрическую хирургию, направленную на снижение веса пациента, например, за счет уменьшения объема желудка.
Любое оперативное вмешательство может иметь противопоказания, осложнения, зачастую требует наркоза и пребывания в стационаре. В связи с этим, крайне важно тщательно проанализировать все плюсы и минусы перед планированием хирургического вида лечения.
СОАС у детей
В детском возрасте СОАС имеет особенно разрушительные последствия. Из-за постоянных колебаний насыщения крови кислородом у детей развивается синдром гиперактивности и дефицита внимания. Возникает задержка роста и трудности в обучении. Поэтому в случае развития СОАС у детей из-за гипертрофии аденоидов и/или миндалин предпочтительно как можно раньше провести хирургическое лечение.

Галотерапия при СОАС
Как работает
Во время галотерапии частицы соли размером 1-5 мкм оседают на слизистой полости носа, околоносовых пазух, глотки, гортани и нижних дыхательных путей. Лечебное действие основано на способности соли притягивать воду — гигроскопичности. Вода покидает отечные воспаленные ткани, таким образом отек уменьшается.
При наличии хронического воспаления в носу или глотке, как при хроническом тонзиллите и гипертрофии аденоидов, галотерапия особенно эффективна. Под действием солевых ингаляций железы на поверхности слизистых оболочек начинают вырабатывать более жидкую слизь. Такая слизь легко выводится из организма. Вместе со слизью удаляются аллергены, вирусы и бактерии, а также продукты их жизнедеятельности и другие вещества-компоненты воспалительного процесса.
Галотерапию можно получить в формате коллективных ингаляций, посещая галокамеры/соляные комнаты, либо в формате индивидуальных ингаляций, применяя приборы: медицинский – Галонеб и домашний – СолаВита.

Чем доказано
В диссертационном исследовании, проводимом на кафедре оториноларингологии ПСПбГМУ им. И.П. Павлова, было показано, что галотерапия является эффективным методом коррекции храпа и СОАС (преимущественно легкой степени) на фоне носовой обструкции: было проведено обследование и лечение 58 человек, которые получали терапию галоингаляциями (14 сеансов продолжительностью 60 минут ежедневно). Передняя активная риноманометрия подтвердила улучшение носовой проходимости у пациентов на фоне лечения с 456,64 мл/с до 623,95 мл/с. А по результатам респираторного мониторирования было выявлено уменьшения индекса апноэ-гипопноэ и увеличение насыщения крови кислородом.
(Арустамян И.Г. Консервативная терапия храпа и синдрома обструктивного апноэ сна в ринологии: Автореф. дисс…. канд. мед. наук. – СПб.: 2017. – 30 с.).
Доказана эффективность солевых ингаляций в лечении важных причин СОАС: гипертрофии миндалин и аденоидов.
В 2013 году группа итальянских ученых провела курс галотерапии 27 детям с гипертрофией аденоидов. Курс состоял из 10 процедур по 30 минут в течение 2 недель. После этого курса почти у половины пациентов объем аденоидов уменьшился на 25% и более. Кроме того, у участников исследования возросло насыщение крови кислородом во время сна и значительно улучшился слух.
(Gelardi M, Iannuzzi L, Miani AG, Cazzaniga S, Naldi L, De Luca C, Quaranta N. Double-blind placebo-controlled randomized clinical trial on the efficacy of Aerocal in the treatment of sub-obstructive adenotonsillar hypertrophy and related diseases // International Journal of Pediatric Otorhinolaryngology. — 2013. — 77. — –818-1824).
Большинство исследований галотерапии подчеркивают ее благоприятное влияние на психоэмоциональную сферу. Регулярные солевые ингаляции снижают личностную тревожность и улучшают качество жизни. Это облегчает отказ от курения и процесс снижения веса, облегчает проявления стресс-зависимых заболеваний — артериальной гипертонии, эректильных дисфункций. При лечении хронических заболеваний удается достичь более высоких результатов, если в комплексную терапию входят солевые ингаляции.
(Rabbani B, Shahabedin S, Makki M, Najafizadeh K, Vishteh HRK, Shafaghi S, Karimi S, Mahmoodian S. Efficacy of halotherapy for improvement of pulmonary function tests and quality of life of non-cystic fibrosis bronchiectatic patients // Tanaffos. – 2013. — №12 (2). – P. 22-27.
Червинская А.В., Конова О.М., Хан М.А. Галотерапия для профилактики и медицинской реабилитации в детском здравоохранении // Вопросы современной педиатрии. – 2017. — №16 (5) – С. 406-412.).
Автор: И. Г. Арустамян, кандидат медицинских наук, врач первой квалификационной категории, оториноларинголог.



